Allgemein- und Viszeralchirurgie
Herzlich willkommen!
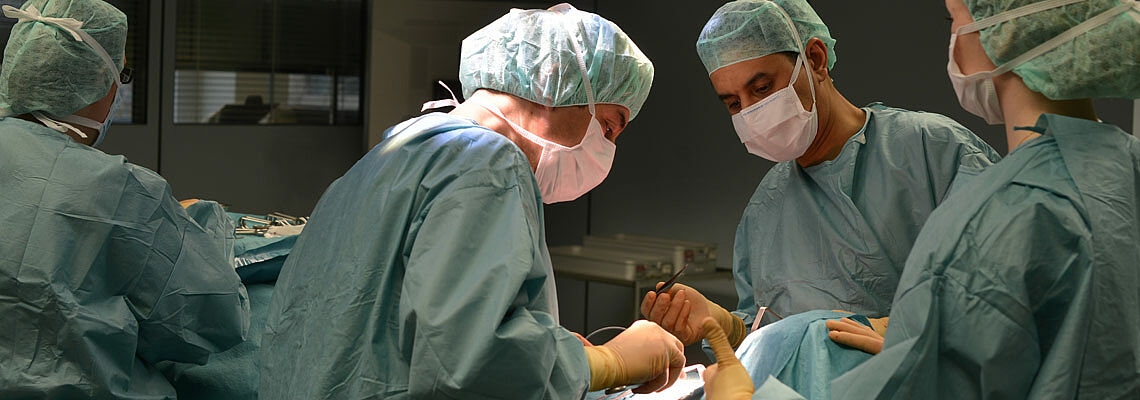
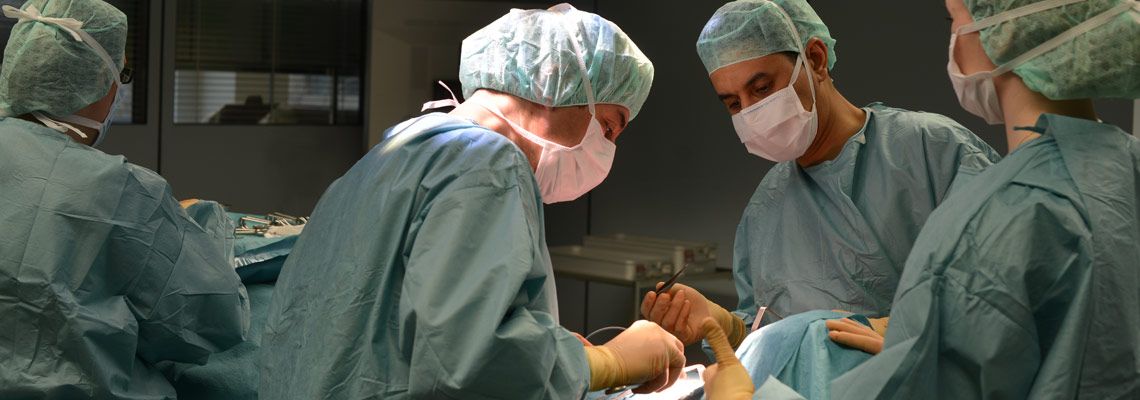
Ob Darm, Magen, Speiseröhre, Leber, Gallenblase, Bauchspeicheldrüse oder Schilddrüse – wir haben die Expertise in Bielefeld für chirurgische Eingriffe des Bauchraums, des Verdauungstrakts, der Hormondrüsen sowie bei Hernien (Weichteilbrüchen) und akuten Entzündungen von Rumpf und Extremitäten. Unsere Universitätsklinik im Johannesstift suchen sowohl Patienten auf, die mit einer Krebserkrankung auf unser umfassendes Spezialwissen vertrauen können, als auch Patienten mit einer gutartigen Erkrankung. Alle können sich darauf verlassen, dass wir durch unsere Expertise und den hohen Grad der Kooperation mit weiteren Fachbereichen des EvKB das Bestmögliche für sie erreichen. Unser Anspruch ist, unsere Patienten so schonend wie möglich bei der Bewältigung ihrer Erkrankung zu helfen. Dafür stehen uns modernste minimalinvasive Verfahren („Röhrchen- oder Schlüsselloch-Chirurgie") einschließlich 4K-Laparoskopie-Systeme und der neuesten Generation des robotischen Operationssystems DaVinci zur Verfügung.
Darmchirurgie
Unsere Klinik ist auf die chirurgische Behandlung von Erkrankungen im Darm spezialisiert. In Dünndarm, Dickdarm, Mastdarm (Kolorektale Chirurgie) und Enddarm (Koloproktologie) führen wir mit großer Expertise und Erfahrung Eingriffe bei Darmkrebs wie auch bei gutartigen Erkrankungen durch wie Divertikeln im Dickdarm, die häufig innerhalb einer Notfalloperation behandelt werden müssen, Polypen, und (chronisch) entzündlichen Darmerkrankungen (CED, Morbus Crohn, Colitis ulcerosa), Darmblutungen, Hämorrhoiden, Analfisteln, Analvorfall oder Schließmuskelschwäche.
Dabei kann sowohl die schonenden minimalinvasiven Verfahren als auch die klassische, offene Chirurgie angewendet werden.
Dickdarmkrebs
Ein Darmkrebs wird durch eine Dickdarmspiegelung diagnostiziert. Bei Darmkrebs muss in jedem Fall eine Operation durchgeführt werden. Entweder in der Absicht, den Tumor radikal zu entfernen oder aber bei bereits fortgeschrittenen Tumoren einen akuten Darmverschluss zu verhindern. Bei radikalen Operationen wird nicht nur der tumortragende Dickdarmabschnitt, sondern auch das gesamte Lymphknotenabflussgebiet entfernt. Dies hat dann in der Regel die Entfernung etwa der Hälfte des Dickdarms zur Folge, was die Patienten aber bezüglich der Dickdarmfunktion nicht beeinträchtigt.
Ziel der Radikaloperation ist nicht nur die Entfernung des Darmkrebses, sondern auch die Vorbeugung von Metastasen, die in der Regel die Leber befallen. Hierzu ist manchmal auch nach der Operation eine vorbeugende und gut verträgliche Chemotherapie notwendig. Sind bereits Lebermetastasen aufgetreten, ist es das Ziel, diese entweder während der Operation oder einige Wochen später zu entfernen. Die Entfernung von Lebermetastasen bei Dickdarmkrebs hat ermutigende Ergebnisse und sollte wenn immer möglich durchgeführt werden. Ist die ganze Leber von Metastasen befallen, kann durch eine palliative Chemotherapie oder durch lokale Tumorzerstörung (Verkochen oder Erfrieren mittels einer Sonde) Linderung erzielt werden. Wir führen Darmkrebsoperation in der Mehrzahl der Fälle minimalinvasiv (mit der Schlüssellochmethode) durch.
Darmkrebszentrum
Bitte besuchen Sie die Internetseite unseres Darmkrebszentrums.
Mastdarmkrebs
Die Behandlung des Mastdarmkrebses hat mehrere Besonderheiten: Das Hauptproblem liegt darin, dass in der Vergangenheit häufig der Tumor nach operativer Entfernung wieder aufgetreten ist. Durch Verbesserung der Operationstechnik ist dieses aber zunehmend seltener der Fall. Seit Jahren wird auch in unserer Klinik bei bestimmten Stadien des Mastdarmkrebses eine kombinierte Strahlen-/Chemotherapie, die gut verträglich ist, der Operation vorgeschaltet. Hierdurch konnte die Rate an wiederauftretenden Tumoren nach Operation weiter gesenkt werden. Um zu entscheiden, ob eine Strahlen-/Chemotherapie durchgeführt werden muss, führen wir in unserer Abteilung eine spezielle Ultraschalluntersuchung der Darmwand durch. Wird eine Strahlen-/Chemotherapie durchgeführt, welche etwa 3 Monate dauert, warten wir noch 4 bis 6 Wochen bis zur Operation. Prinzipiell stehen für die Behandlung des Mastdarmkrebses folgende Operationsverfahren zur Verfügung:
- Entfernung des Mastdarms mit oder ohne vorübergehender Anlage eines künstlichen Ausgangs (tiefe anteriore Resektion bzw. anteriore Resektion). Bei dieser Operation wird der tumortragende Abschnitt des Mastdarms mit ausreichendem Sicherheitsabstand von 1 bis 2 Zentimetern bei der tiefen Resektion bzw. 4 bis 5 Zentimeter bei der anterioren Resektion und Anteilen des Sigma und Kolon deszendens mitsamt des Lymphknotenabstromgebiets entfernt. Die Darmenden werden bei dieser Operation wieder zusammengenäht. Zum Schutz schalten wir bei der tiefen anterioren Resektion vor den Folgen einer Undichtigkeit, einen sog. doppelläufigen Dünndarmausgang vor. Dieser Ausgang wird nach ca. 3 Monaten, wenn wir sichergehen können, dass die Naht problemlos verheilt ist, in einer kleineren Operation ohne großen Bauchschnitt lokal zurückverlagert. Der Krankenhausaufenthalt hierfür beträgt ca. eine Woche
- Entfernung des Mastdarms und des Anus mit dauerhaftem künstlichem Ausgang (abdomino-perineale Rektumextirpation). Bei dieser Operation wird der Mastdarm vom Bauch aus und der Anus von außen ausgeschnitten. Es wird ein Darmausgang angelegt, der nicht mehr zurückverlegt werden kann. Diese Operation ist nur bei sehr tief sitzenden Tumoren notwendig, die den Schließmuskel befallen. Oft kann erst während der Operation durch eine sog. mikroskopische Schnellschnittuntersuchung entschieden werden, ob tatsächlich aus Gründen der kompletten Tumorentfernung eine derartige Operation notwendig ist.
Darmkrebszentrum
Bitte besuchen Sie die Internetseite unseres Darmkrebszentrums.
Erkrankungen des Enddarms
Die Koloproktologie beschäftigt sich mit Erkrankungen des Enddarms. Schwerpunktmäßig werden in unserer Klinik folgende Erkrankungen durch Koloproktologen behandelt:
- Entzündungen des Darms
- Darmblutungen
- Hämorrhoiden
- Analfisteln
- Analvorfall
- Schließmuskelschwäche
- Darmkrebs
Dabei kann sowohl die minimalinvasive als auch die klassische, offene Chirurgie angewendet werden. In unserer Klinik wird die minimalinvasive Chirurgie stets bevorzugt eingesetzt, da mit dieser Methode in den meisten Fällen eine schnellere Heilung und geringere Nachwirkungen einhergehen.
Darmkrebszentrum
Bitte besuchen Sie die Internetseite unseres Darmkrebszentrums.
Divertikelkrankheit des Dickdarms
Ausstülpungen der Dickdarmschleimhaut sind ein häufiger Befund vor allem des alten Menschen. Die Ausstülpungen können völlig beschwerdefrei bleiben, aber auch bluten, durchbrechen oder bei langwierigen Entzündungen zu einer Einengung des Darms führen. Eine Operation wird immer dann durchgeführt, wenn die Divertikel Probleme bereiten, d.h. wenn sie immer wieder zu Entzündungen führen, die eine Ruhigstellung des Darms (Nüchternheit, Ernährung über zentralen Venenkatheter, Antibiotikainfusion) erfordern oder zu genannten Komplikationen führen. Wenn es zum Durchbruch eines Divertikels gekommen ist, mit schwerer stuhlverschmutzter Bauchhöhle, ist eine Notfalloperation notwendig. Hierbei müssen wir den befallenen Darmabschnitt entfernen und die Bauchhöhle mit mehreren Litern steriler Lösung säubern. Aufgrund des erhöhten Risikos bei diesen Patienten nähen wir die Darmenden nicht direkt wieder zusammen und bevorzugen für die Sicherheit der Patienten die Anlage eines künstlichen Darmausgangs. Ist die Entzündung noch nicht zu weit fortgeschritten, können wir diese Operation relativ schonend minimalinvasiv über die Schlüssellochmethode durchführen.
Chronisch-entzündliche Darmerkrankungen (CED)
Weniger akut, sondern eher chronisch, verlaufen entzündliche Darmerkrankungen. Bei den Darmentzündungen spielen Infektionen durch Bakterien und Viren in der Chirurgie eine geringere Rolle. Speziell für den Dünndarm bedeutsamer ist der sogenannte Morbus Crohn, eine Erkrankung, die schubweise mit akuten Phasen von krampfartigen Bauchschmerzen, Durchfall und Fieber verläuft und am häufigsten am Endabschnitt des Dünndarms zu schweren Wandveränderungen führt. Morbus Crohn befällt außerdem gerne den Dickdarm oder den Anus. Bis heute ist nicht klar, wodurch die Erkrankung ausgelöst wird. Es wird aber eine übersteigerte Immunabwehr gegen die an sich normalen Darmbakterien mit Übergreifen auf die Darmwand angenommen. Deshalb wird Morbus Crohn mit entzündungshemmenden Medikamenten behandelt.
Eine Operation soll nur bei Komplikationen durchgeführt werden:
- bei Vernarbungen der Darmwand, die zu einer Darmeinengung mit den Folgen eines Darmverschlusses führen
- bei sogenannten Fisteln, also krankhaften Verbindungen zwischen den Darmschlingen oder der Haut
- bei einem Darmdurchbruch bei stark geschädigter Darmschleimhaut
Wichtig für den Chirurgen ist es, nicht zu viel Darm zu entfernen, da dadurch nicht die Symptome der Krankheit behoben werden und langfristig bei zu großem Darmverlust die Gefahr eines sogenannten Kurzdarms besteht. Bei Patienten mit Kurzdarm fehlt die Resorptionsfläche für die Aufnahme von Nährstoffen. Bis zu 80% aller Patienten mit Morbus Crohn müssen in ihrem Leben einmal operiert werden.
Ein Sonderfall der Dickdarmchirurgie liegt bei Patienten mit Colitis ulcerosa vor. Diese Erkrankung zählt wie der Morbus Crohn zu den chronisch entzündlichen Darmerkrankungen, deren Ursache nicht genau geklärt ist. Im Gegensatz zum Morbus Crohn befällt die Colitis ulcerosa aber nur den Dickdarm, das heißt, diese Erkrankung ist durch die komplette Entfernung der Dickdarmschleimhaut potentiell heilbar. Zudem hat die Colitis ulcerosa ein nicht zu vernachlässigendes Risiko für das Auftreten von Darmkrebs bereits in sehr jungen Lebensjahren. Die Notwendigkeit der Entfernung des Dickdarms bei Colitis ulcerosa besteht, wenn auch nach konsequenter Kortisoneinnahme über Jahre die Krankheit nicht zu beherrschen ist bzw. ernsthafte Nebenwirkungen der Kortisontherapie (Wachstums- und Reifungsstörungen bei Kindern, schwere Osteoporose) zu befürchten sind. Bei langem Verlauf und beginnenden Veränderungen der Darmschleimhaut empfehlen wir die Entfernung des Dickdarms, um Darmkrebs vorzubeugen.
Die Entfernung des Dickdarms hat zur Folge, dass ein endständiger Dünndarmausgang angelegt wird. Nachdem der Dickdarm die Funktion hat, den Speisebrei durch Rückresorption von Wasser einzudicken, treten nach Entfernung des Dickdarms höhere Wasserverluste auf. Dies muss durch vermehrtes Trinken kompensiert werden. In bestimmten Fällen belassen wir den letzten Abschnitt des Mastdarms und Vernähen den Dünndarm mit dem Mastdarmrest um einen künstlichen Ausgang zu vermeiden. In diesen Fällen muss man sich aber auf Durchfälle einstellen, die nicht immer gut mit Medikamenten beherrscht werden können.
Kontinuierliche ambulante Peritonealdialyse (CAPD)
Im Endstadium der Niereninsuffizienz ist eine alleinige medikamentöse und diätetische Behandlung nicht mehr ausreichend. Es sind nun die künstliche Blutreinigung und eine Entfernung überschüssigen Wassers mit einer Dialyse zwingend erforderlich. Dies erfolgt entweder in Form einer Hämodialyse oder durch eine Bauchfelldialyse (Peritonealdialyse).
Während bei der Hämodialyse die Blutreinigung über eine Apparatur außerhalb des Körpers meist dreimal pro Woche erfolgt, wird bei der Peritonealdialyse das Bauchfell als Dialysemembran zur Entgiftung genutzt.
Hierfür wird über einen speziell implantierten Katheter eine Spülflüssigkeit in die Bauchhöhle gebracht, die ca. 4 Stunden in diesem Raum verbleibt. Während dieser Zeit diffundieren Giftstoffe und Wasser durch das sehr dünne Bauchfell aus dem Körper in die Spülflüssigkeit. Auch Elektrolyte wandern über das Bauchfell entsprechend dem Konzentrationsgefälle in die bzw. aus der Spülflüssigkeit.
In unserer Klinik werden seit vielen Jahren diese Katheter für die Peritonealdialyse implantiert. Dies erfolgt in enger Kooperation mit unseren Nephrologen und den Dialyseschwestern, die speziell für die CAPD ausgebildet sind.
In Allgemeinnarkose wird über einen kleinen Schnitt im Unterbauch der Dialysekatheter implantiert. Bereits am 2. Tag nach der Operation werden die Patienten aus der stationären Behandlung wieder entlassen. Nach einer Einheilungsphase von 1 bis 2 Wochen beginnt dann mit Unterstützung der Dialyseschwestern das Training für die Bauchfelldialyse, dass meist unter stationären Bedingungen erfolgt.
Kontakt
Universitätsklinik für Allgemein- und Viszeralchirurgie
Johannesstift
Schildescher Straße 99
33611
Bielefeld
Tel: 0521 772-77401 (Patientenanfragen)
Tel: 0521 772-77413 (Chefarztsekretariat)
Fax: 0521 772-77402
Klinikdirektor
Univ.-Prof. Dr. med.
Jan
Schulte am Esch